中国肿瘤药物相关血小板减少诊疗专家共识(2023年版)(节选
一、CTIT的发生机制
CTIT的发生机制主要包含三个方面,分别是血小板生成减少、血小板破坏增加以及血小板分布异常。(1)血小板生成减少:抗肿瘤药物可对血小板生成的各个环节产生影响,包括抑制造血干细胞和巨核系祖细胞增殖,减少巨核细胞产生,抑制巨核细胞生成和血小板释放等,最终导致血小板减少。(2)血小板破坏增加:抗肿瘤药物可导致药源性的免疫性血小板减少症。既往报道发现奥沙利铂可诱导抗血小板抗体产生,从而导致免疫性血小板减少症。临床上主要表现为突发的、孤立的血小板下降,多于奥沙利铂累积剂量>850 mg/m2后发生。(3)血小板分布异常:部分化疗药物可导致肝窦内皮细胞损伤并脱落,从而阻塞肝窦并引起门脉高压和脾功能亢进,使血小板在脾内滞留和破坏增加,导致外周血血小板计数下降。此类情况多表现为血小板计数持续下降,合并脾肿大和门脉高压相关并发症。丝裂霉素‑C和吉西他滨偶见诱发内皮损伤,导致血栓性微血管病,主要表现为肾衰竭和血小板减少症,也被称为化疗相关性溶血性尿毒综合征。
ICIs 可引起免疫性血小板减少(idiopathic thrombocytopenic purpura,ITP)和血栓性血小板减少性紫癜(thrombotic thrombocytopenic purpura,TTP)。其潜在机制目前仍不十分清楚,可能存在以下机制:(1)造血干细胞受损:在接受细胞毒性T 淋巴细胞相关蛋白4(CTLA‑4)或PD‑1/PD‑L1 抑制剂治疗的患者中,免疫治疗可使耗竭CD4+辅助T细胞、CD8+细胞毒性T细胞再次激活,导致造血干细胞受损。(2)特异性抗体的产生:纳武利尤单抗诱导或增加血小板特异性IgG自身抗体的产生,促进巨核细胞破坏血小板,而骨髓活检未发现异常细胞。(3)异常细胞因子分泌:活化的T细胞可分泌各种细胞因子,导致血小板死亡增加。(4)血小板表面表达PD‑L1受体,是ICIs的直接靶细胞。有研究报道接受阿特珠单抗治疗的肺癌患者外周血中表达PD‑L1的血小板数目明显下降。发生Ⅰ级血小板下降患者的生存更好,而Ⅱ级及以上的患者未见生存的优势,提示免疫介导的血小板减少可能是ICIs 反应的结果,同时也是其反应的生物标志物。
不同靶向药物引起的血小板减少的机制不同。一般认为ADC类药物导致血小板减少的主要机制与细胞毒化疗药物相似。如恩美曲妥珠单抗通过Fc 受体介导的内化作用进入巨核细胞前体细胞内,释放细胞毒成分DM1,影响巨核细胞的分化成熟,从而抑制血小板的分化,但不影响成熟血小板的功能。PARP1在巨核细胞谱系中表达,并参与血小板形成过程,因此PARP抑制剂可通过抑制PARP1减少血小板形成。
二、容易导致CTIT的药物
容易导致CTIT的化疗药物包括吉西他滨、拓扑替康、替莫唑胺等。联合化疗方案较单药化疗更易出现CTIT。在多药联合方案中,GP(吉西他滨、顺铂/卡铂)、EP( 依托泊苷、顺铂)、CODOX‑M/IVAC、GEMOX、ICE、MAID 等方案发生CTIT 的风险较高。血小板减少通常从化疗后5 d左右开始,第7~14天达到最低值,之后逐渐上升,第28~35天血小板计数恢复至基线值。其最低点出现的时间和降低的幅度与化疗药物、剂量、是否联合用药以及患者的个体差异和化疗次数有关。CTIT发生率和严重程度通常随着累积治疗剂量和疗程数的增加而逐渐增加。靶向治疗药物中容易引起CTIT的药物有替伊莫单抗、恩美曲妥珠单抗、硼替佐米、培唑帕尼、舒尼替尼、尼拉帕利等。ICIs可导致少见但较严重的ICIIT。CTLA4 单克隆抗体导致ICIIT 的报道多于PD‑1/PDL‑1 单抗。此外,CAR‑T 治疗引起的血小板减少也引起广泛的关注 。
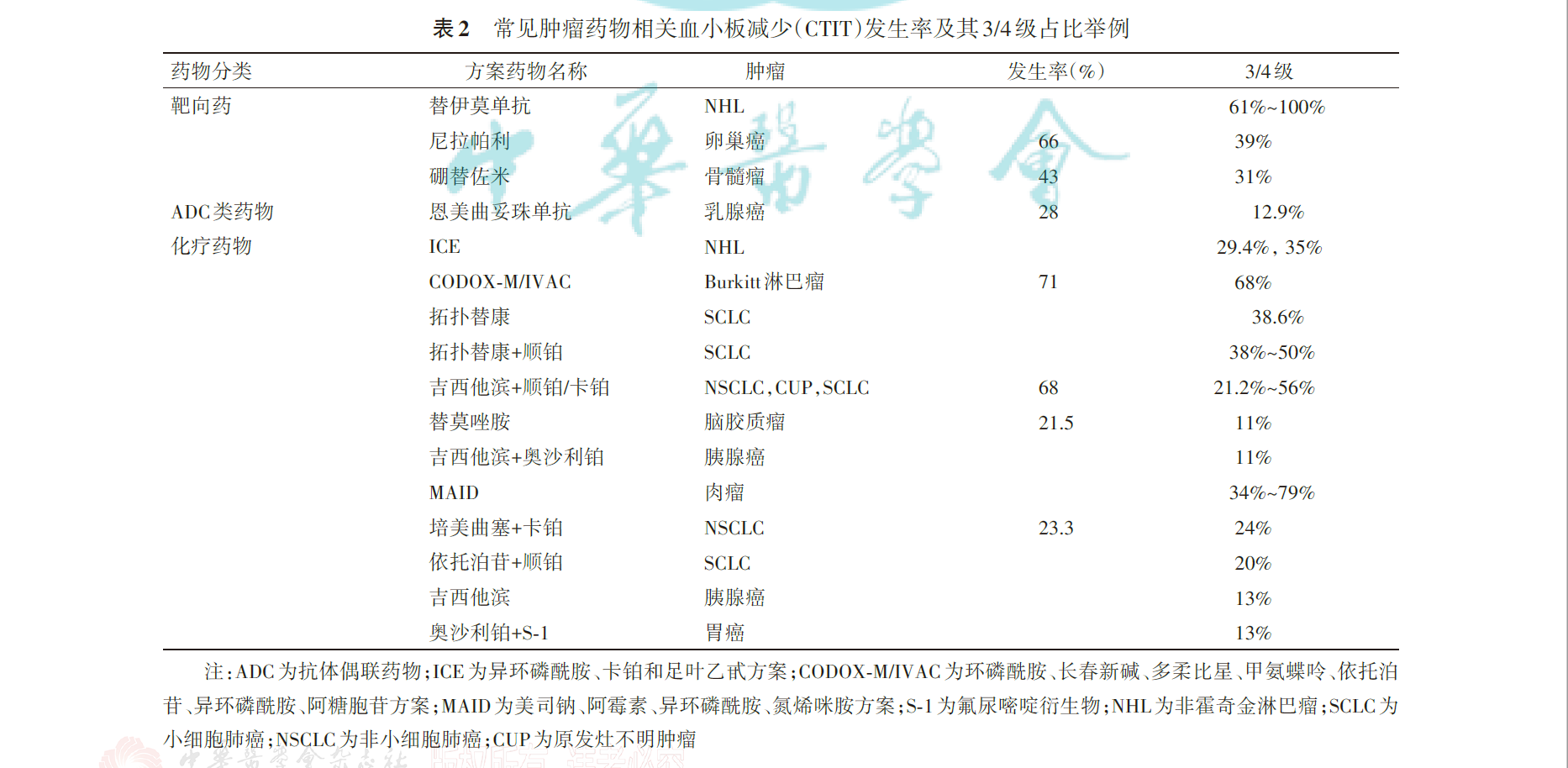
三、CTIT 的诊断
CTIT 的临床诊断标准包含下述要点:(1)外周血血小板计数<100×109/L;(2)有应用某种可能引起血小板减少的化疗药物、靶向或免疫药物治疗史;(3)排除了其他可导致血小板减少的原因,特别是患者本身基础疾病及合并症,如再生障碍性贫血、急性白血病、放射病、免疫性血小板减少症、肿瘤侵犯骨髓和脾功能亢进等;(4)未使用可能引起血小板减少的其他药物,如磺胺类药物等;(5)排除由于检测样本抗凝剂乙二胺四乙酸(ethylenediaminetetraacetic acid,EDTA)所致的假性血小板减少;(6)患者伴或不伴出血倾向,如皮肤瘀点、红斑或鼻衄,甚至内脏出血;(7)再次使用该药物后血小板减少症再现。
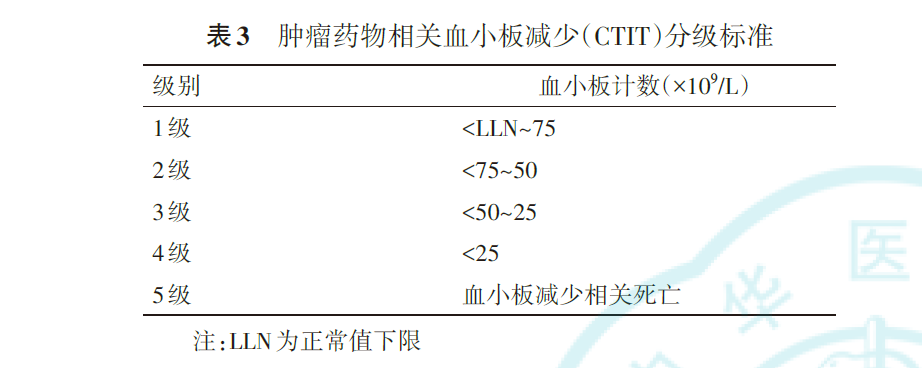
四、CTIT 的分级
CTIT 分级参照常见不良反应术语标准(Common Terminology Criteria for Adverse Event,CTCAE)5.0版(2017年11月)中血小板计数减少的分级标准,见表3。
五、CTIT 的危险因素
CTIT 发生的相关风险因素主要包括以下方面:(1)患者自身因素:体力状态差、重度营养不良、合并疾病(肝硬化、脾功能亢进、自身免疫性疾病等)、既往有出血病史、基线血小板水平较低等;(2)肿瘤因素:血液系统肿瘤、实体肿瘤骨髓浸润、肿瘤相关性脾功能亢进、肿瘤诱导的DIC、副肿瘤综合征等;由于TPO主要在肝脏合成,肝转移或淋巴造血系统的肝脏侵犯可以导致TPO合成相对不足,导致更容易发生CTIT;(3)治疗相关因素:化疗(联合化疗、累积化疗周期数)、分子靶向治疗、免疫治疗、合并放疗等。
六、CTIT的治疗
CTIT的治疗目标为:(1)降低血小板减少所导致的出血风险;(2)提高血小板最低值,缩短血小板减少的持续时间;(3)减少CTIT导致的剂量强度降低和因此对远期生存的不良影响。
推荐意见1:抗肿瘤药物治疗后发生血小板减少症患者在接受血小板减少症相关干预前需进行病因及出血风险评估,以便科学选择干预措施,避免不合理用药(推荐级别:1类)。
1.输注血小板:输注血小板是纠正重度血小板减少症的最快、最有效的治疗方法,能有效降低大出血的风险和死亡率。
推荐意见2:血小板计数≤10×109/L、CTIT合并发生WHO 2级及以上出血,或WHO 1级出血但有高出血风险的患者推荐输注血小板(推荐级别:1类)。
2.促血小板生长因子的应用:rhIL‑11、rhIL‑11衍生物[rhIL‑11(I)]和rhTPO为目前国家药品监督管理局(NMPA)批准的促血小板细胞因子药物,临床应用此类药物应进行全程监测并及时处理不良反应,以保证用药的安全性。当血小板已经恢复至≥100×109/L或血小板较用药前升高50×109/L时,建议及时停药。当化疗过程中同时发生白细胞严重减少或出现贫血时,促血小板生长因子可与重组人粒细胞集落刺激因子或重组人红细胞生成素联合应用。
推荐意见3:血小板输注是严重CTIT合并或不合并出血患者最有效直接的治疗(推荐级别:1 级)。实体瘤CTIT 患者推荐在血小板计数<75×109/L 时应用rhTPO 或rhIL‑11;对rhTPO 或rhIL‑11 疗效不佳或不耐受的患者,可考虑使用TPO‑RAs(推荐级别:2A)。
推荐意见4:CTIT患者接受促血小板生长因子治疗后,需监测血常规,一般2次/周,特殊患者可根据情况隔日1次,当血小板≥100×109/L或血小板较用药前升高50×109/L 时,建议及时停药(推荐级别:2A)。
3.ICIIT的治疗:主要干预方法为停药和使用糖皮质激素。对于ICIs导致的继发性ITP,建议参考成人原发性ITP指南给予相应处理。
推荐意见5:ICIs继发ITP建议参考《成人原发免疫性血小板减少症诊断与治疗中国指南(2020年版)》给予相应处理。
4.中医中药治疗血小板减少:肿瘤药物损伤人体正气,临床观察研究和基础动物实验均提示使用中药复方可有效治疗化疗后血小板减少症。
推荐意见6:CTIT患者可在输血及促血小板生长因子治疗基础上,联合中医药辨证施治(推荐级别:2B)。
5.特殊人群血小板减少症的治疗:
推荐意见7:ITP可参照ITP的治疗原则, 主要为减少血小板破坏与促进血小板生成。常规一线治疗方案包括糖皮质激素、静脉注射丙种球蛋白;二线治疗方案包括促血小板生成药物(包括rhTPO和TPO‑RAs)、利妥昔单抗、脾切除术及其他免疫抑制药物。合并心血管基础疾病患者,使用rhTPO 可能比IL‑11有更好的安全性(推荐级别:2B)。
七、CTIT的预防
CTIT的一级预防是指对于容易出现CTIT的药物,在首次进行抗肿瘤药物治疗后即予以升血小板药物进行预防;CTIT的二级预防主要是针对上一个化疗周期发生过≥3 度的严重血小板减少的患者以及发生2度血小板减少但同时伴有以下一项出血高风险因素的患者,为保证后续化疗顺利进行,推荐在本周期化疗后1~2 d开始预防性应用促血小板生成药物。其目标是保证化疗按时足量进行,避免化疗减量或延迟。
推荐意见8:CTIT一级预防尚缺乏明确的循证支持;二级预防推荐用于上一个化疗周期发生过≥3度血小板减少以及发生2度血小板减少但同时伴有至少一项出血高风险因素的患者,推荐在本周期化疗后1~2 d开始应用促血小板生成药物进行CTIT二级预防(推荐级别:2B)。
综上所述,CTIT为抗肿瘤治疗中常见的不良反应,其发生率和严重程度常与肿瘤类型、治疗方案和治疗周期等有关,出血风险通常与血小板减少症的程度有关。CTIT的治疗应首先明确病因,评估出血风险,再根据病因及CTIT严重程度采取相应的治疗策略,主要治疗措施包括输注血小板以及注射促血小板生长因子。此外,中医中药也有一定辅助作用。进行升血小板药物治疗的同时需密切监测其所带来的不良反应,及时处理,最大限度地保证治疗的安全性和有效性。临床诊疗情况复杂且千差万别,部分患者病情进展迅速甚至危及生命,本共识尚不能覆盖所有的临床需求,请临床医生根据具体情况选择对患者最有利的治疗。
来源:中国肿瘤药物相关血小板减少诊疗专家共识(2023年版)[J].中华医学杂志,2023,103(33):2579-2590.